|
||||
|
|
РОДЫПРЕДРОДОВОЙ ПЕРИОДПредвестники наступления родовКровянистые слизистые выделения обычно означают раскрытие и сокращение шейки матки. Эти выделения всегда появляются перед началом родов, но не означают немедленного их начала – роды могут оттянуться на день, два или три. Случается, что роды наступают через несколько часов после начала выделений. Чтобы увериться в этом, нужно дождаться начала схваток (сокращений матки). Если выделения сопровождаются обильным кровотечением, вы должны немедленно обратиться к врачу, или поехать в роддом в сопровождении мужа, или вызвать «скорую». Обычно вскоре после появления выделений происходит разрыв плодного пузыря и вытекание околоплодной жидкости (отхождение вод); у большинства беременных женщин в течение 12 часов (могут практически сразу начаться схватки) начинаются роды. С большим опозданием роды начинаются только у одной из 10 беременных женщин. Врачи могут вызвать роды (если они еще не начались) в течение 24 часов от момента разрыва плодного пузыря, так как отодвигание родов больше чем на 24 часа связано с ростом опасности для ребенка. Если воды отходят, необходимо: • срочно сообщить об этом врачу или акушерке; • стараться содержать область промежности (а значит, и отверстия матки) в максимальной чистоте; • принимать только душ; • использовать гигиенические прокладки или подкладки из прокипяченной и проглаженной ткани для поглощения жидкости. Некоторые женщины замечают зеленоватый оттенок вытекающей жидкости и беспокоятся, так как считают, что отходящие воды должны быть бесцветными. Воды могут быть окрашены первородным калом ребенка, который обычно выходит после родов, но при сильных схватках или когда уже прошел назначенный (определенный врачом) срок родов первородный кал может попасть в околоплодную жидкость. Здоровью ребенка это не угрожает. Говорили-говорили, занимались-занимались, просматривали учебные фильмы и вроде бы все понимали, ждали этого девять месяцев, но когда происходящее касается непосредственно тебя, испытываешь минутное, да замешательство. Как, уже? Вот оно, началось! И что теперь? Кто-то кидается лихорадочно собирать вещи, которые не собирались из суеверных соображений и ждали, что их соберет кто-нибудь другой; кто-то встает под душ, считая обязательным вымыть голову, потому что вдруг до возвращения домой не придется; кто-то кидается на кухню, считая не лишним поесть. Муж недоступен, свекровь (если здесь же) путается под ногами, кошка смотрит многообещающе как опытная, а ты... вдруг понимаешь, что это действительно всерьез. Суета перед родами – классическая вещь, но суетиться надлежит родственникам. Будущая мама, которая вот-вот перейдет в разряд рожениц, должна оставаться спокойной. Она – главная участница событий, без нее никак, причем до какой-то поры события свершаются словно помимо нее, а в завершающей стадии выталкивают ее вперед. Кто-то предпочитает сразу ехать в роддом – в этом случае известите личного врача (если сон у вас есть) и отправляйтесь. Кто-то предпочитает промучиться весь период схваток дома, потому что дома и стены помогают, но это бывает чревато тем, что роды начинаются стремительно, и до роддома женщина добраться не успевает, рожает или дома, или в машине (воспоминаний хватит на всю жизнь, но не всегда все протекает гладко, к тому же есть риск, что в приличный роддом теперь не возьмут). Быстрые (стремительные) родыМедленно начинающиеся и вдруг заканчивающиеся родовые схватки не вызывают дополнительной нагрузки для плода и могут быть для него даже менее истощающими, чем роды, продолжающиеся 12 часов. Иногда шейка раскрывается в течение нескольких минут (нормальное раскрытие наступает в продолжение нескольких часов схваток). Внезапные роды редко представляют угрозу для плода. Рождение ребенка в хорошем состоянии не связано с определенным временем продолжения родов. Очень редко случается перерыв в снабжении плода кислородом и другими необходимыми для жизни веществами в результате крайне быстрых родов (3 часа или менее). Они не вызовут разрыв и другие травмы шейки матки, влагалища и промежности рожающей женщины. Признаком быстрых родов являются внезапные, сильные и частые схватки. Если сильные схватки появляются с интервалом в 5 минут, продолжаясь 45 секунд, шейка матки уже будет частично раскрыта. Не откладывайте выезд в роддом. Лучше приехать раньше, чем опоздать. Не всегда можно так легко отметить постепенное, регулярное усиление схваток. Если вы чувствуете сильные и частые схватки, продолжающиеся от 40 до 60 секунд, то, даже если они не регулярны, поезжайте в роддом. Часто, особенно когда роды совсем близко, схватки кажутся беспорядочными. В этом случае немедленно поезжайте в роддом. Неожиданные родыСохраняйте спокойствие. Помните, что организм женщины и ребенка приспособлен к родам и почти все может произойти естественно. Позвоните в скорую помощь. Во время схваток дышите быстро и поверхностно. Ваши близкие должны обеспечить вам безопасность и покой. Вымойте руки и область промежности водой с мылом или другим соответствующим средством. Постарайтесь лечь в постель или на стол так, чтобы ягодицы слегка свисали, руки находились под поднятыми бедрами. Поставьте два стула для упора стоп. Положите чистые полотенца или сложенную одежду под ягодицы таким образом, чтобы они были несколько приподняты и было достаточно места для рождения плечиков ребенка. Если вы оказались во время родов в общественном месте, прикройте окружающее пространство пластмассовой скатертью, занавеской для душа, газетами, полотенцами и т. п. Приготовьте таз или другую емкость для околоплодной жидкости или крови. Когда передняя часть головки ребенка начнет показываться снаружи, дышите быстро и поверхностно, без «напора». Положите руку на головку и придержите ее, чтобы она неожиданно не выскочила. Головка должна родиться постепенно и медленно. Нельзя вытаскивать ее наружу. Если шея ребенка обвита петлей пуповины, то вложите под нее палец и осторожно переложите над головкой. После рождения головки удалите слизь и околоплодную жидкость с верхних дыхательных путей ребенка. Аккуратно возьмите головку в обе руки и осторожно направляйте ее книзу, но не тяните. Одновременно с этим нужно тужиться для облегчения рождения плечиков. Когда оба плечика уже будут находиться снаружи, туловище и ножки выскользнут без труда. Заверните ребенка в одеяло или полотенце и положите себе на живот или, если позволяет длина пуповины, на грудь. Не тяните детское место наружу, оно должно выйти само. Если ребенок родится до прибытия профессиональной помощи, заверните детское место в полотенце или газету и держите его на более высоком уровне, чем тот, на котором находится ребенок. Нет необходимости в подвязывании или перерезании пуповины до прибытия врача. Роды в машинеНе надо самой ехать в роддом, но если так случилось и вы оказались одна в машине, а через минуту могут начаться роды, остановитесь. Вызовите мужа, любое доступное лицо, которое может позаботиться о вас, по сотовому телефону. Если не можете этого сделать, включите аварийный свет или звуковой сигнал. Необходимо: • сохранять спокойствие; • позвонить в скорую помощь; • глубоко дышать во время схваток, чтобы воздержаться от стремления опорожниться; • по возможности вымыть руки и промежность – хотя бы водой из бутылки; • положить на сиденье несколько чистых полотенец, клеенку, простыню, любые чистые тряпки – что найдется; • при рождении ребенка помогите ему выйти наружу, когда почувствуете такую необходимость, держа ребенка руками. Боль в спинеПри начале несильных схваток можно еще несколько часов провести дома. Причиной боли может быть возникновение в области крестца усиленного напряжения мышц при смене положения плода. Боль возникает, когда затылок ребенка (при затылочном положении) давит на кость крестца, и, к сожалению, не проходит между схватками, а во время схваток ее трудно перенести. Существует несколько способов, которые могут принести облегчение: • уменьшение давления на кость крестца; нужно изменить положение тела, ходить, приседать или сидеть «по-турецки», лежать на боку; • массаж болезненной области крестца, воздействие на наиболее болезненные места области крестца при помощи нажима или «ввинчивающих» движений кулака или запястья одной руки; в это время беременная женщина может сидеть или лежать на боку. Процедуры перед родамиЕще совсем недавно клизма была первой процедурой, которую делали в роддоме перед принятием родов. Считалось, что клизма уменьшает риск загрязнения посредством удаления стула потугами, уменьшает упор (массы кала), на который наталкивается головка ребенка, проходя через таз. Роженица избавлялась от неприятной и смущающей ее ситуации, когда во время потуг и рождения ребенка у нее был стул. В настоящее время процедуру начали считать унижающей достоинство женщины и признали почти бесполезной, в то время как свое назначение она все же выполняет. Женщине, которая перенесла всю беременность и впереди у которой такое времяпрепровождение, как роды, не пристало пугаться какой-то клизмы. Некоторые женщины предпочитают сделать клизму дома. Она принесет дополнительную пользу, усилив слабые спазмы матки и ускорив роды. Бритье перед родами. Раньше считалось, что волосы на лобке являются сборником бактерий, которые могли бы заразить ребенка при рождении. Эта процедура в настоящее время делается все реже, так как многие врачи не видят в ней необходимости. Чтобы избежать бритья в роддоме, вы можете сделать это дома с помощью мужа, причем желательным является сбривание волос на половых губах (в промежности), если вы хотите оставить волосы на лобке нетронутыми, можно это сделать. Стимуляция. В настоящее время считается, что самое лучшее развитие событий – это самостоятельное начало родов и их естественный ход. Однако случается, что для успешных родов необходима стимуляция. Есть различные ситуации, при которых следует помочь ребенку появиться на свет раньше, чем это могло бы произойти естественным путем. Это делается в тех случаях, когда: • во время родов схватки вдруг исчезли или стали слабыми и нерегулярными; • прекратился рост достаточно зрелого плода из-за перемещения детского места, плохого его функционирования; • исследования указывают на недостаточную работоспособность детского места и неблагоприятную для плода внутреннюю среду матки; • в срок родов разорвался плодный пузырь; • точно обозначенный срок родов прошел неделю или две назад; • у женщины заболевание почек, сахарный диабет, гипертония; • имеется серьезный серологический конфликт в системе RH, вызывающий гемолитическую болезнь и создающий угрозу жизни ребенка. При стимулировании родов врачи искусственно разрывают плодный пузырь. Иногда дается легкое обезболивающее, если шейка матки еще не подготовлена соответствующим образом. Назначается непрерывное применение окситоцина для поддержания деятельности матки. Окситоцин – естественный гормон, который вырабатывается гипофизом в течение всей беременности. В случае полного созревания шейки матки введенный окситоцин может вызвать роды, которые будут проходить так же, как роды, начавшиеся самостоятельно. При несозревшей шейке матки окситоцин применяют регулярно в течение 2–3 дней и постепенно доводят шейку до зрелости. Начинается введение окситоцина с малой дозы, и схватки при этом вызываются медленно, одновременно с непрерывным контролем раскрытия шейки матки и состояния ребенка. Скорость введения лекарства увеличивается постепенно до момента получения эффективных сокращений матки. Если обозначенный срок родов уже близок и матка уже соответственно чувствительна, то схватки начинаются обычно через 30 минут после введения окситоцина. Они будут более регулярными и сильными, чем в начале самостоятельных родов. Врачи прервут введение лекарства, если сокращения станут более сильными и частыми даже без применения окситоцина. В случае отсутствия схваток после 6 – 8-часового введения окситоцина применяется кесарево сечение. Стимуляция родовой деятельности не применяется, если: • требуется срочное окончание беременности; • когда есть сомнения в том, что плод сможет пройти через таз; • определение предлежания плаценты; • женщина рожала не менее пяти раз; • во время кесарева сечения разрезана шейка матки или эти роды связываются с большим риском разрыва матки; • в случае многоплодной беременности (двойня, тройня); • ребенок находится в тазовом положении. В этих случаях рекомендуется проведение кесарева сечения. Неприятные ощущения от вида крови при родахВид крови у многих людей вызывает слабость и потерю сознания. Но рожающие даже очень чувствительные женщины довольно легко переносят вид собственной крови. Ее выделяется не так уж много – почти столько, сколько женщина может видеть во время обильной менструации. Конечно, в случае разреза или разрыва промежности крови ее будет больше. Вы не будете видеть свои роды, активно тужась и помогая ребенку родиться. При этом вы можете быть так измучены болью и усталостью, что будет не до крови. Если вы сильно боитесь вида крови, то не смотрите в зеркало (в некоторых роддомах применяется такая практика), если вам будут делать разрез промежности или в момент рождения ребенка. Вместо этого смотрите вниз, на живот и на рождающегося ребенка. Разрез промежностиПроцедура разреза промежности (эпизиотомия) применяется для облегчения трудных родов. Разрез делается перед рождением головки ребенка для увеличения диаметра родового канала. Впервые процедура была введена в акушерскую практику в Ирландии в 1742 году, но широко использоваться стала в середине XX столетия. Делается два основных вида разрезов: центральный и центрально-боковой. Центральный разрез делается прямо в направлении заднего прохода. Этот разрез вызывает большее расширение выхода родового канала, хорошо заживает, его легче зашивать, он вызывает меньшее кровотечение, реже приводит к послеродовым недомоганиям и заражениям. Центрально-боковой разрез врачи выбирают для того, чтобы избежать разрыва промежности до заднего прохода при первых родах. Разрез промежности используется из-за ряда причин: • ровные края разреза удобнее зашить, чем «разлохмаченные» края при разрыве; • разрез предохраняет от повреждения мышцы промежности и влагалища; • головка ребенка не подвергается давлению промежности; • потуги роженицы сокращаются на 15–30 минут, что очень важно при длительных родах, когда есть угроза ребенку и силы роженицы истощены. Щипцы во время родовВпервые акушерские щипцы применил британский хирург Питер Чемберлен-старший в 1598 году в ситуации, когда трудные роды угрожали жизни матери и ребенка. До широкого использования кесарева сечения щипцы широко применялись при трудных родах. Это был единственный способ помощи ребенку, застрявшему в родовом канале (рис. 17). Польза значительно превышала риск операции. Сегодня кесарево сечение полностью заменило технику «высоких щипцов», основанную на вытягивании ребенка щипцами, когда плод застревает высоко во входе в таз. Применение же техники «средних», «низких» или «выходных» щипцов и сейчас практикуется врачами. 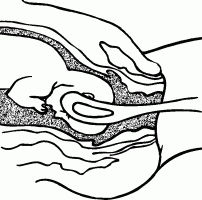 Рис. 17. Использование акушерских щипцов Такие роды не представляют риска для матери и ребенка, при условии что операция наложения щипцов выполняется опытным специалистом. В Великобритании, например, эта операция выполняется чаще, чем кесарево сечение. Щипцы используются: • при угрозе для жизни плода или матери; • при длительных родах или затянувшейся второй половине родов. Вначале делается местная анестезия. Затем постепенно накладываются на головку ребенка (на висок) две загнутые округлые ложки щипцов, головка при этом будет безопасно вытянута. Иногда используют вакуумный вытягиватель – металлическую или пластиковую присоску в форме колокола, которая присасывается к головке ребенка. Эта процедура получила широкое распространение в Европе. Растяжение влагалища после родовВо время родов стенки эластичного влагалища растягиваются. Но после родов оно почти полностью восстанавливается в размерах. Многие женщины не замечают большего объема влагалища, он не оказывает никакого влияния на половые отношения. Многие пары утверждают, что после родов половые отношения приносят им большее удовлетворение из-за укрепления мышц промежности. Во время родов может растягиваться и пространство между влагалищем и задним проходом без какого-либо разрыва. Можно увеличить способность промежности к растяжению, а также возвращению к первоначальной форме, выполняя упражнение Кегеля. Если после шести месяцев растяжение влагалища и промежности не исчезнет, то вам стоит обратиться к врачу. Примерная схема родовПервые в жизни роды продолжаются обычно 14 (10–24) часов. Последующие, как правило, короче и продолжаются около 8 часов. Для облегчения наблюдения за рожающей женщиной врачи составили типовую схему родов. Весь процесс поделен на три периода. Первый состоит из ранней (скрытой) фазы, активной фазы ускорения и переходной фазы, кончающейся полным раскрытием шейки матки. В первой фазе некоторые женщины даже могут не заметить, что роды уже начались (хотя это случается очень редко), вплоть до наступления второй и даже третьей фазы, так как схватки могут быть сначала относительно безболезненными. Третья фаза первого периода заканчивается раскрытием шейки матки на 10 см. Фиксация частоты и силы схваток, внутреннее исследование помогают в определении фазы родов. Во втором периоде первым сигналом родов для женщины становится желание тужится, которое очень похоже на потребность в стуле. Второй период родов заканчивается рождением ребенка. Третий заключается в рождении детского места. Схема пригодна не для всех случаев, так как существует возможность нетипичного развития ситуации. Если роды идут не по схеме, врачи возбуждают родовую деятельность введением окситоцина или применяют кесарево сечение. Во время родов постепенно раскрывается шейка матки, плод снижается и проходит через родовой канал между костями таза. Для правильного хода родов важны два главных фактора: • сильные спазмы матки, раскрывающие шейку матки; • соразмерность таза, родовых путей матери и головки ребенка. Любое отклонение вызывает неправильное течение родов, которые развиваются слишком медленно или вообще не развиваются. Страх теоретически может тормозить родовую деятельность. Человек всегда боится того, о чем он знает мало, – поэтому так важно было посещать занятия в школе матерей, где много говорится о ходе родов и действиях женщины в них. Женщины боятся боли, но никто и не утверждал, что роды – это так, ерунда, вы и не заметите! Иногда после родов женщины говорят с удивлением, что настроились бог весть на что, а прошло все на удивление легко и достаточно быстро. Но не всем так везет. Некоторые роженицы страдают так сильно, что у них может нарушиться сердечная деятельность и дыхание. Кроме того, длительная боль часто ведет к преждевременному утомлению, прекращению сокращений матки, недостатку кислорода для плода. Обезболивать роды пытались уже много лет назад. Для этого использовали наркотические средства – морфий, настойку опия, а также закись азота (веселящий газ), которая подавалась через маску. Главный минус заключается в том, что эти обезболивающие плохо действуют на плод (например, ослабляют способность младенца к дыханию). В современном акушерстве из наркотических анальгетиков чаще всего используется промедол. Он оказывает хороший обезболивающий эффект и меньше, чем другие наркотики, влияет на ребенка. В некоторых клиниках для обезболивания используют иглоукалывание. Оно снимает боль во время родовых схваток и нормализует родовую деятельность. В России этот метод не слишком популярен, видимо из-за нехватки профессиональных рефлексотерапевтов. Эпидуральная анестезия. Это сравнительно недавно применяемый метод. Врач устанавливает тонкую иглу между позвонков и вводит обезболивающее вещество под твердую оболочку спинного мозга. После введения препарата временно блокируется всякая чувствительность ниже уровня его введения. С одной стороны, обеспечивается полное обезболивание, но с другой – женщина, не ощущая своих ног и спины, не может эффективно тужиться, нарушается механизм родов. Поэтому непосредственно перед появлением ребенка на свет эпидуральную анестезию приостанавливают. Если после родов нужно зашивать разрывы половых путей, обезболивание возобновляют. Некоторым женщинам эпидуральное обезболивание необходимо по медицинским показаниям, например, при неправильном положении ребенка, рождении двойни или при каких-либо осложнениях беременности. Самым главным остается настрой самой женщины: если она будет паниковать и кричать, то ничего, кроме боли, не почувствует. ПЕРВЫЙ ПЕРИОД РОДОВПервая (скрытая) фаза родов является самой продолжительной и не очень мучительной. В этой фазе схватки могут только ощущаться или уже быть болезненными. Раскрытие шейки матки на 3 см может произойти в течение 24 часов при сильных и регулярных схватках, продолжающихся около 30–45 секунд. В конце этой фазы вы должны отправиться в роддом. Расслабьтесь и, если вы поддерживаете связь с личным врачом, сообщите ему о более сильных схватках, об отхождении вод темного или зеленого оттенка, наличии в них светлой крови. Разговаривайте с врачом сами. Попробуйте заснуть (если это середина ночи), но не лежите на спине. Вы не сможете проспать следующую фазу родов, так как схватки усилятся. Не лежите в постели, если не можете уснуть, потому что роды покажутся значительно более длительными и мучительными. Займитесь уборкой, упакуйте вещи, которые понадобятся в роддоме, посмотрите телевизор, почитайте. Фиксируйте частоту наступления схваток каждые полчаса. Но не стоит постоянно смотреть на часы, так как время все равно не побежит быстрее. Не бойтесь ходить в туалет, если нужно. Выполняйте расслабляющие упражнения, но не начинайте пока дыхательные, чтобы не устать раньше времени. Ваш муж должен быть спокоен как внутренне, так и внешне, потому что беспокойство и взвинченность передаются через взгляды и прикосновения. Можно почитать вслух, поиграть в карты, в лото – заняться чем-нибудь отвлекающим, и даже совершить короткую прогулку, если на улице вы чувствуете себя лучше. Считается, что сидеть на этой стадии родов уже нельзя, так как вы сидите у ребенка на голове. Лучше действительно не садиться, потому что вертикальное положение помогает развитию процесса. Но и стоять долго вы не сможете. Наиболее благоприятными будут следующие позы: • стоя – это поможет ускорить процесс родов; • стоя с наклоном вперед и опорой на подушку, положенную на стол или на подоконник, чтобы изменить центр тяжести тела; • сидя – откинувшись назад и расслабившись (полулежа). Если очень хочется лечь, то ложитесь на бок, каждую четверть часа переворачиваясь с одного бока на другой. Вторая (активная) фаза родов продолжается от 2 до 5 часов, но это не жесткое правило, случаются большие отклонения от времени. Во второй, короткой, фазе схватки становятся продолжительнее (40–60 секунд), сильнее и чаще (каждые 3–4 минуты). При этом шейка матки раскрывается до 7 см. Не у всех женщин схватки регулярны, но между ними остается меньше времени для отдыха. Минуты словно растягиваются – некоторые женщины говорят, что за короткий промежуток покоя они словно успевали выспаться, но и сама схватка длится в том же растянутом режиме. Боль становится очень сильной. Она и с самого начала была знакомой – той же, что и при менструации, только гораздо сильнее. Вы не должны нервничать. Начинайте делать дыхательные упражнения в тот момент, когда боль от схватки становится нестерпимой. Если вам будет трудно выполнять упражнения или они не принесут ожидаемого облегчения, то постарайтесь найти максимально удобную позу и глубоко дышать. Вставайте, ходите, держитесь за спинку кровати, подоконник, переносите тяжесть тела на руки. Если просто лежать и смотреть круглыми глазами в потолок, потому что больше заняться нечем, то можно быстро довести себя до какого-то невообразимого состояния. По мере надобности ходите в туалет. В это время очень важна роль мужа, даже если он не знает, что делать, – не посещал с вами занятия и не слушал ваши рассказы о них. Он поможет вам сохранять спокойствие, а также: • выполнять расслабляющие и дыхательные упражнения; • наблюдать за схватками, попросить врача объяснить вам, как распознать схватку на записи монитора при электронном наблюдении за плодом, если оно ведется в случае стимулированных родов; • сменить положение тела. Кроме того, муж может: • рассказать что-нибудь между схватками, чтобы отвлечь вас от боли; • ободрить и дать понять, что он уверен в вас и ваших силах; • облегчить ваше состояние, протирая вам лицо влажной салфеткой; • массировать вам живот или область крестца, применять другую технику, уменьшающую боль; • поддерживать контакт между медицинским персоналом и вами. Третья фаза является переходной между первым и вторым периодом родов. Для роженицы она будет самой трудной и болезненной. В этот период очень сильные схватки наступают через 2–3 минуты и длятся по 60–90 секунд. Женщине порой кажется, что она никогда не избавится от боли, так как ей не удается расслабиться и отдохнуть между частыми схватками, и ей кажется, что боль продолжается, даже когда она отступила. В течение 15–60 минут должно произойти полное раскрытие матки – на 10 см. Могут возникнуть ощущения: • сильное давление в области крестца и промежности – это может вызвать желание тужиться; • жара или холода или то и другое попеременно; • дрожи и судорог в ногах; • тошноты, головокружения, вызванные большим потреблением кислорода работающей маткой и его недостатком в головном мозге. А также можно чувствовать собственную раздражительность, нервозность, слабость, потому что все это длится и длится и конца-края пока не видно. А между тем после полного раскрытия матки начнутся потуги. Необходимо: • думать о том, что рождение долгожданного ребенка уже близко; • сдержать дыхание при сильном желании тужиться, затем сделать выдох или начать быстро и поверхностно дышать, так как ранние потуги могут вызвать отек шейки матки и затянуть роды; • стараться расслабиться между схватками и дышать медленно и глубоко. Чего нельзя делать во время схваток – так это кричать. Не потому, что это выглядит некрасиво, а персонал вынужден слушать вопли женщин сутками. В крик уходят силы, которые еще очень пригодятся, возможно, в течение нескольких часов. И в крике кислород, необходимый для ребенка, просто расходуется в выдох, в воздух. Вы кричите, а ребенок тем временем не дышит. Какой бы ни была ваша беременность – идеальной или трудной, не нужно завершать ее так, чтобы ребенок рождался с гипоксией, последствия которой можно ликвидировать не один год. Боль действительно усиливают: • усталость роженицы; • голод, жажда, общее истощение; • постоянные мысли о боли и ожидание ее с ужасом; • беспокойство и страх во время схваток; • паника; • пессимистический настрой роженицы и окружающих ее людей. Боль ослабляют: • окружение близких людей и помощь опытного медицинского персонала; • осознанное участие в процессе; • отдых и расслабление в перерывах между схватками; • легкий перекус, питье, сосание кусочка льда; • отвлечение от мыслей о боли, мысли о том, что скоро все кончится; • выполнение расслабляющих и дыхательных упражнений; • сдержанность и следование правилам поведения, как ни странно это применительно к родам; • мысли о ребенке, с которым вы вот-вот познакомитесь. ВТОРОЙ ПЕРИОД РОДОВ И РОЖДЕНИЕ РЕБЕНКАВ этот период вы должны собрать последние силы и помочь ребенку родиться. Шейка матки уже раскрылась полностью, теперь должны начаться потуги, в результате которых ребенок пойдет через родовой канал. Это занимает от получаса до часа, но случается, что данный период родов затягивается на несколько часов или проходит за 10 минут. Схватки в этом периоде продолжаются от 60 до 90 секунд через 2–5 минут. Ощущения: • сильное желание тужиться; • неожиданный прилив сил или, наоборот, бессилие и усталость; • давление на прямую кишку; • очень сильные схватки, вызывающие подъем матки; • усиление кровянистых выделений; • чувство растяжения, жжения или покалывания во влагалище в момент прохождения головки; • чувство беспокойства и возбуждения; • ожидание конца мучений, а не появления ребенка. В этот ответственный период родов, когда должен появиться на свет ваш ребенок, нужно следовать определенным правилам. Принять полусидячую позу или близкую к положению с согнутыми ногами. Эта поза позволяет роженице успешно тужиться. Рожать лежа на спине удобно только для наблюдающего роды врача, но не для роженицы. Приложить все силы для выталкивания ребенка. Чем сильнее вы будете тужиться, тем быстрее ребенок пройдет через родовой канал. Но и самое сложное в родах – это сдерживание потуг, когда шейка еще не до конца раскрыта, а мышцы живота работают уже в полную силу, выталкивают ребенка из матки. Здесь очень важно держать себя в руках и слушать указания акушерки, иначе шейку матки можно просто порвать. Старайтесь сдерживаться и не тужиться, хотя, кажется, это попросту невозможно, организм словно работает помимо тебя. Некоторые считают, что им по собственным ощущениям более понятно, что происходит, а акушерка лишь выполняет некую схему, подавая свои команды. Это не так. Старайтесь дышать неглубоко, верхушками легких, а не в полную силу, пока не разрешит акушерка, чтобы не давить на диафрагму, что может спровоцировать потугу. Поэтому дышать придется очень быстро – представьте собаку в жару. При потугах усилия нужно направлять вниз, в таз. Собственно, ощущение, которое заставляет это делать, подсказывает, как именно. Если быстро и резко, ни к чему, кроме боли и разрывов, это не приведет. Если тужиться, напрягаясь всем телом, особенно верхней его частью, это приведет к ненужному напряжению сосудов головы и скажется разрывами капилляров на лице и в глазах. Не прерывать потуг из-за смущения при внезапном опорожнении кишечника или мочевого пузыря. Все выделения будут сразу удалены, а одноразовые стерильные подкладки позволят сохранить чистоту. Ведите себя естественно. Расслабьте мышцы бедер и промежности во время позывов, так как их напряжение противодействует потугам. Чтобы защитить головку ребенка от слишком быстрого и внезапного рождения, перестаньте тужиться по указанию акушерки. Не волнуйтесь, если появившаяся головка ребенка снова исчезнет. Она движется по принципу «два шага вперед и один назад». Муж может сделать для жены следующее: • всячески поддерживать ее и следить за тем, чтобы ей было удобно; • говорить нежные слова, они могут быть для нее очень важными; • по указанию акушерки руководить потугами и дыханием роженицы; • положить холодное полотенце на лоб, шею и плечи роженицы, а также, если это помогает, сделать ей массаж крестца, подать кусочек льда, увлажнить губы (если позволят врачи); • подпирать ей спину во время потуг, держать за руку, вытирать лоб, если она этого хочет; • информировать жену о ходе родов. Задачи медперсонала во второй период родовОчень часто женщина, особенно не посещавшая курсы для будущих матерей или лекции в консультации, понимает только, что ребенок как-то покинет ее живот, но плохо представляет, что ждет ее в роддоме. «Рожать будешь в муках», – она и настраивается на муки, а когда акушерка командует «Дыши! Тужься! Не тужься», считает, что ей виднее, что делать, не слушается, в результате получаются разрывы, швы, и родзал она покидает с ощущением, что никто ей не помогал, высказывает свои обиды, а ей отвечают: «Как это не помогали? Только и делали, что помогали! А вы вот плохо выполняли свою работу». А женщина-то считает, что на работе здесь только медицинский персонал! И именно люди в белых халатах должны что-то делать, а она – как-то рожать. Особенно заплатив деньги (иногда немалые), женщина считает, что ею должны заниматься в родзале, оказывать ей всяческое внимание, выполнять ее просьбы, прихоти, подбадривать, говорить, что все она делает замечательно и правильно, и стараться приложить все усилия, чтобы не было боли и ужаса. А вместо этого ею командуют, процесс носит скорее характер операции, чем естественного акта, никто не собирается гладить ее по головке, и вообще, акушерка раскричалась, правда извинившись потом. Одна сторона расценивает действия противоположной как недостаточные, другая – как неправильные. Что же ждет женщину в роддоме в действительности? Во-первых, выбирая роддом по контракту, можно познакомиться с врачом и примерно представить, как он будет вести себя на родах. Во-вторых, можно собрать отзывы уже рожавших женщин и лиц, их сопровождавших. В-третьих, нужно отдавать себе отчет, что роддом – это медицинское учреждение. Если хочется полумрака, мягкой музыки, журчания воды и домашней обстановки, то нужно решаться на домашние роды в присутствии домашней акушерки – при условии полного отсутствия патологии. В роддоме вас встретит яркий свет, отношение как к очередной пациентке, но... с готовностью прийти на помощь в любое время. Главное действующее лицо – это акушерка. Она говорит, как тужиться, когда дышать глубоко, когда поверхностно, она же делает массаж промежности для избежания разрывов, смотрит степень раскрытия шейки матки и определяет, когда начинается решающий период родов. После этого – она только ваша и занимается только вами. До этого – может осматривать нескольких женщин по очереди. Такжсе в родзале находится врач. Он наблюдает за ходом нормальных родов, контролирует ситуацию, то есть следит за состоянием роженицы и плода, принимает решение о применении различных медикаментов и манипуляций, и только в сложных и экстренных ситуациях участвует непосредственно в родах, когда есть необходимость оперативного вмешательства; решение об эпизиотомии принимает врач (сделать разрез может акушерка), и он же выполняет наложение швов. Если все в порядке, то он именно наблюдает за ходом родов, находясь здесь затем, чтобы в случае катастрофы не бежать из кабинета или ординаторской, а немедленно приступить к оказанию помощи, не теряя ни секунды. Долг медицинского персонала – оказание квалифицированной медицинской помощи роженице. Для эмоциональной поддержки разрешают присутствовать мужу, маме, сестре – любому лицу, сдавшему анализы и не подверженному на данный момент инфекции, даже банальной простуде. В результате потуг во втором периоде родов вслед за головкой появляются плечики, а когда «проходят» самые широкие места, дальше трудностей не предвидится. Обычно пуповину перерезают не сразу, а дожидаются исчезновения в ней пульсации – в это время ребенок лежит на животе у матери, и они смотрят друг на друга. Состояние новорожденного оценивается в первую и пятую минуты после рождения. Его обтирают, обсушивают, вводят в глаза капли, взвешивают, измеряют рост, на ручку и ножку накладывают идентификационные пояски, затем передают матери для первого кормления грудью. Редко в каком роддоме остались раздельные палаты для матерей и новорожденных – только для «тяжелых» и рожениц после кесарева сечения. Так что после окончания родов вы должны встретиться в послеродовой палате. Как выглядит новорожденный ребенокОценка внешности ребенка меняется с течением времени: сморщенное красненькое существо с закрытыми глазками спустя несколько дней превратится для вас в настоящего ангелочка с картины. На внешность новорожденного ребенка влияет пребывание в амниотической жидкости и несколько десятков часов сжатия в сокращающейся матке и в тесном родовом канале, поэтому немного иначе выглядят дети, рожденные при помощи кесарева сечения. Головка новорожденного кажется большой относительно остального тела и имеет коническую форму. Она формируется во время прохода через канал таза, где сжимается и меняет форму. Кроме того, на головку влияет давление частично раскрытой шейки матки, что вызывает добавочное изменение формы. Из-за этого на мозжечке появляется отек, называемый родовой опухолью, который исчезнет в течение одного или двух дней. Спустя 2 недели после рождения головка будет иметь круглую форму. Волосы. У некоторых новорожденных «прическа» имеет вид внушительной гривы. Случается и такое, что дети рождаются совсем лысыми или с трогательным пушком на голове. Но на основании этого не стоит делать выводы о качестве будущих волос ребенка, так как эти волосы являются лишь подобием волос, которые вырастут позже. Они постепенно будут выпадать и заменяться новыми. Плечи, спину, лоб, виски доношенных детей могут покрывать тонкие пушистые волосы, называемые лану-го. Обычно они выпадают в конце первой недели жизни. У недоношенных новорожденных эти волосы обычно более обильные и удерживаются дольше. Плодная смазка нужна ребенку для защиты от длительного действия околоплодной жидкости. Не у всех новорожденных слой и цвет этой смазки одинаков. Дети, которые родились преждевременно, покрыты толстым слоем смазки, переношенные – почти лишены ее. Смазка может остаться в складках кожи и под ногтями. У новорожденных детей половые органы кажутся непропорционально большими. Особенно – у мальчиков, которые родились при помощи кесарева сечения. У новорожденных (как у девочек, так и у мальчиков) может наблюдаться отечность сосков. У девочек возможно появление розовых или красноватых выделений, исчезающих в течение недели или 10 дней. Это результат деятельности половых гормонов матери. Глаза новорожденного выглядят отечными в результате применения непосредственно после рождения глазных капель, защищающих от заражения. Эта отечность должна исчезнуть в течение нескольких дней. Цвет глаз новорожденных обычно голубой. Только у темнокожих детей глаза после рождения карие. Иногда на коже новорожденных наблюдаются стигмы и повреждения. У детей с белой кожей они выглядят как красные пятна у основания черепа, на веках, на лбу. Эти стигмы называют «судьбоносными» пятнами. У детей с желтой и темной кожей появляются «монгольские» пятна на коже. Они выглядят как серо-голубая пигментация на спине, ягодицах, руках и ногах и обычно исчезают в четырехлетнем возрасте. Случается рождение детей с сосудистыми опухолями клубничного цвета над кожей. Это ангиомы, которые выглядят как мелкие или крупные точки. Точки могут побледнеть до жемчужно-серого оттенка или исчезнуть вообще. Можно также наблюдать на коже новорожденных стигмы цвета кофе с молоком, которые появились на коже ребенка и уже не бледнеют. В первые недели жизни у новорожденных могут появиться мелкие прыщички, краснота и другие кожные изменения, которые затем исчезнут. ТРЕТИЙ ПЕРИОД РОДОВВ этот период родов женщина чувствует громадное облегчение, она счастлива. У нее на животе лежит ребенок и сосет грудь впервые в своей жизни. В этот момент укрепляется природная связь матери и ребенка. Осталось только родить послед, или детское место. Ощущения таковы: • мягкие схватки, продолжающиеся около одной минуты, – некоторые женщины этого даже не замечают; схватки вызваны отделением последа от стенки матки и перемещением детского места к нижней части матки или к влагалищу; • большая усталость или, наоборот, прилив сил; • жажда или голод; • сильная дрожь во всем теле (могут даже стучать зубы) – реакция на владевшее телом напряжение; • выделение крови, похожее на обильные месячные; • облегчение – моральное и физическое (трудно сказать, которое ощущается больше); • оживление и желание поговорить; • ответственность за ребенка, становление связи с ним; • стремление к быстрому завершению родов (выходу детского места), чтобы все наконец закончилось; • очень редко – отчужденность к ребенку, жалость к себе (особенно после трудных родов). В третий период родов роженице нужно: • собраться и помочь потугами рождению детского места; • потерпеть во время зашивания разреза или разрыва промежности; • покормить или просто подержать ребенка на руках после пересечения пуповины; • расслабиться, улыбнуться и поблагодарить всех за помощь. ЕСЛИ РЕБЕНОК НАХОДИТСЯ В ТАЗОВОМ ПОЛОЖЕНИИПодобные роды связаны с определенными трудностями, зависящими от вида тазового положения, а также от действий врача. Если роды проходят естественным путем, то действия роженицы будут такими же, как и при родах, когда ребенок идет головкой (рис. 18). Медицинский персонал должен действовать по-другому. 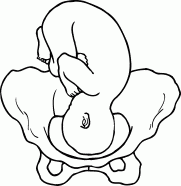 Рис. 18. Затылочное положение 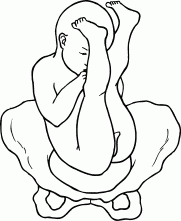 Рис. 19. Тазовое положение Первый период родов ребенка, находящегося в тазовом положении (рис. 19), аналогичен родам ребенка в затылочном положении. Роды в этот период всегда протекают правильно. Врачи часто предпочитают ожидать момента самостоятельного рождения ног и нижней части туловища ребенка. Тогда делается местная анестезия, и затем рождаются плечи и головка ребенка. При этом могут быть использованы щипцы. В таких родах часто применяется большой разрез промежности. Роженица лежит на спине с поднятыми и зафиксированными ногами. Успех родов будет зависеть от самочувствия роженицы, состояния ребенка и опыта врача. Роды естественным путем предпринимаются реже, если ребенок находится в поперечном положении (рис. 20), когда одна или обе ножки направлены вниз, когда головка ребенка откинута, когда ребенок очень большой, а таз роженицы слишком узок, когда роды преждевременные или есть угроза жизни плода. Роженица может быть доставлена в операционный зал. И в следующий период родов будет сделано кесарево сечение. 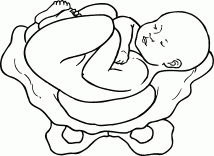 Рис. 20. Поперечное положение Как проводится кесарево сечениеЕсли вы знаете заранее, что не будете принимать участия в рождении ребенка, как это делается при родах естественным путем, что ваш ребенок должен появиться на свет при помощи кесарева сечения (рис. 21), вы должны психологически подготовиться к этому. Действия, производимые при оперативных родах: • сбривание волос на лобке; • применение катетера для опорожнения мочевого пузыря; • отправление в операционный зал; • омывание живота антибактериальной жидкостью и установление заслонки (если вы будете в сознании, она не даст вам увидеть ход операционного процесса); • введение внутривенно катетера, позволяющего быстро вводить лекарства; • применение по выбору врача следующих видов наркоза: эпидурального, субарахноидального или общего; • разрез кожи в нижней части живота после подтверждения действия анестезии (если вы будете в сознании, то можете услышать звук, напоминающий расстегивание замка-молнии); • разрез нижней части матки; • разрез плодного пузыря; • отсасывание околоплодной жидкости (вы услышите бульканье или звук переливающейся жидкости); • извлечение ребенка вручную или при помощи щипцов, при этом используется давление на верхнюю часть матки, и вы ощутите потягивание, рывок и давление; вы можете попросить показать ребенка. • отсасывание содержимого носа и рта ребенка; • первый крик новорожденного; • перерезание пуповины, вынимание детского места; • выполнение процедур по уходу за ребенком; • идентификация ребенка; • накладывание швов на месте сделанных разрезов; • введение окситоцина внутривенно для вызова сокращения матки и уменьшения кровотечения; 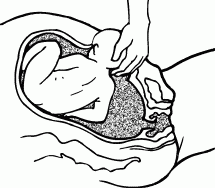 Рис. 21. Извлечение плода посредством кесарева сечения • введение внутривенно антибиотиков для уменьшения риска заражения. После того как все закончилось, вам могут дать подержать ребенка. По правилам многих больниц его могут унести в отделение для новорожденных для наблюдения. Но не стоит беспокоиться, это не означает, что с ребенком что-то случилось. |
|
||
| Главная | В избранное | Наш E-MAIL | Добавить материал | Нашёл ошибку | Наверх | ||||
|
|
||||
